Le rétrécissement mitral (RM) est devenue la valvulopathie acquise la moins fréquente dans les pays occidentaux.
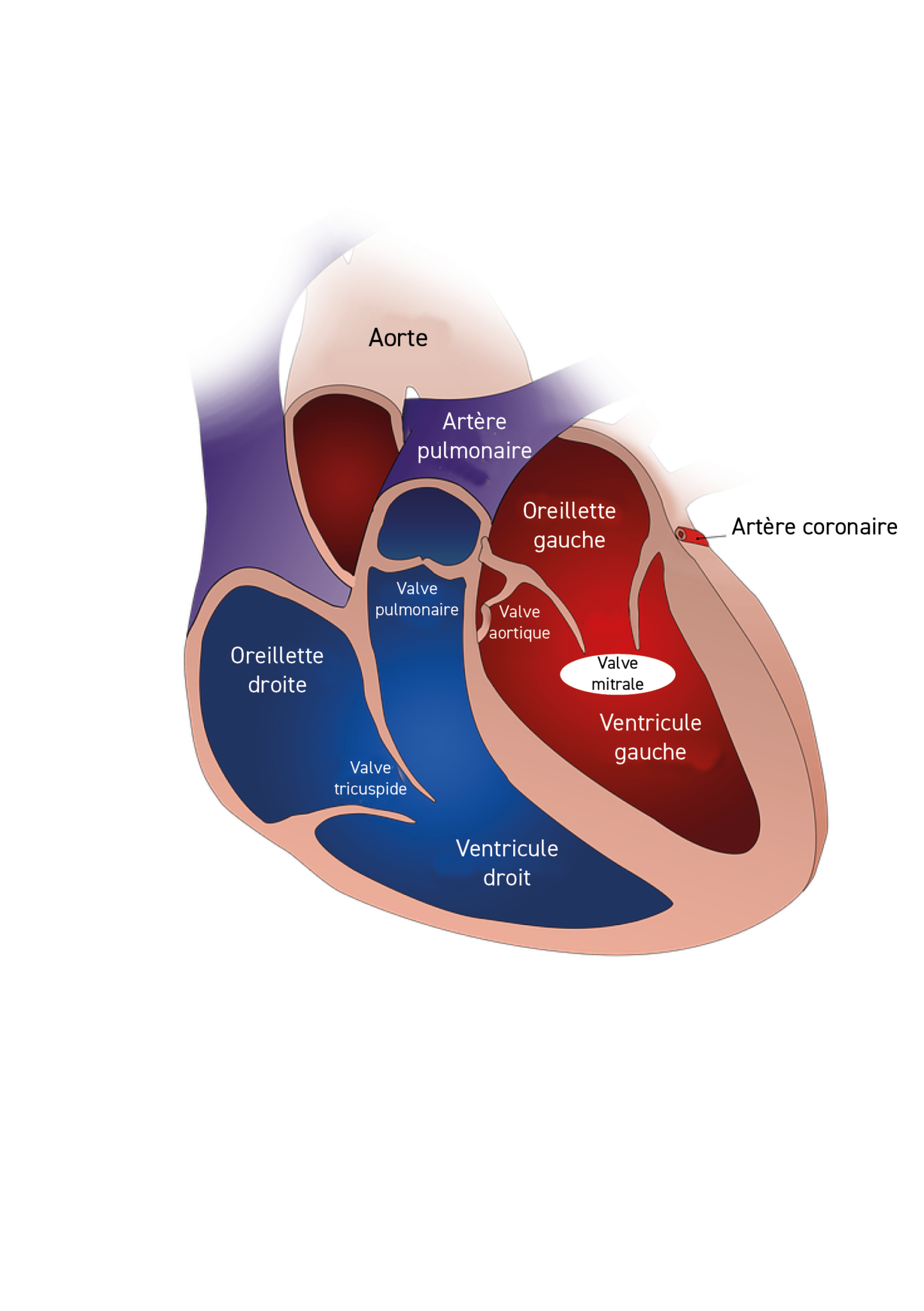
La valve mitrale se compose de deux feuillets, un feuillet antérieur et un feuillet postérieur. Elle se situe entre l’oreillette gauche et le ventricule gauche. Comme toutes les valves cardiaques, la valve mitrale ne doit être ni sténosante ni fuyante. Elle ne doit pas gêner le passage du sang de l’oreillette vers le ventricule en diastole et ne doit pas fuir (pas de reflux de sang dans l’oreillette) lorsque le sang est éjecté du ventricule vers l’aorte.
Le rétrécissement mitral entraine un obstacle à l’écoulement du sang de l’oreillette vers le ventricule et abouti à une atteinte des poumons et du cœur droit.
La principale cause du RM est le rhumatisme articulaire aigu, il existe néanmoins d’autres causes beaucoup moins fréquentes comme des formes congénitales.
Après une attaque de rhumatisme articulaire aigu, il faut environ 20 ans avant qu’apparaissent les premiers symptômes. Les femmes sont plus souvent atteintes que les hommes.
Le diagnostic de cette maladie peut être fait par hasard à l’auscultation cardiaque mais le diagnostic de certitude est fait par la réalisation d’une échographie cardiaque qui met en évidence la valve mitrale rétrécie.
Après l’apparition des symptômes, les patients se déstabilisent en 3 années environ.
L’essoufflement est la principale manifestation clinique mais il peut aussi se produire des hémoptysies, des accidents emboliques et des douleurs thoraciques. L’espérance de vie spontanée de ces patients est fortement diminuée.
Sans traitement, l’évolution naturelle du RM se fait inexorablement vers l ‘aggravation.
La valvuloplastie mitrale par ballonnet percutanée est actuellement la procédure de première intention avant la chirurgie du traitement du RM. Elle permet de faire disparaitre la sténose mitrale. Cette technique ne se prête pas à toutes les formes de RM et c’est sur des critères anatomiques (définis à l’échographie cardiaque) bien précis qu’il faudra porter l’indication.
L’incidence des complications varie en fonction de l’expérience des équipes :
- mortalité : 2 à 3 %
- hémopéricarde : 0,5 à 12 %
- embolies systémiques : 0,5 à 5 %
- insuffisance mitrale sévère : 2 à 15 %.
L’efficacité et l’utilité à long terme de la procédure dépendent du résultat immédiat. Si la procédure a été réussie, le résultat se maintiendra de nombreuses années. Le taux de resténose varie entre 2 et 40 % de 3 à 10 ans.